Sie schlafen, wir untersuchen - KRANKHEITSBILDER, DIAGNOSTIK UND THERAPIE
Sie fühlen sich ständig unausgeschlafen?
Sind Sie tagsüber unkonzentriert?
Schlafen Sie häufig bei monotonen Tätigkeiten, wie Lesen oder Fernsehen ein?
Sie schnarchen oder es wurden Atemaussetzer beobachtet?
Tiefer und erholsamer Schlaf ist eine Grundvoraussetzung für einen ausgeglichenen und erfolgreichen Tag. In unseren Schlaflaboren in Ahlen, Warendorf, Münster und Gütersloh analysieren wir alles, was mit Schlaf- und Schlaf-Wach-Störungen zusammenhängt. Mit Hilfe modernster Diagnose- und Therapietechnik entdecken wir quasi über Nacht, was Ihren Schlaf und somit Ihr gesamtes Wohlbefinden stört. Aus den gewonnenen Daten erarbeiten wir eine zielgerichtete Therapie für einen tiefen und erholsamen Schlaf.
Was passiert in einem Schlaflabor?
Das verlinkte Bild führt Sie zum YouTube-Kanal der Firma ResMed.
Während Sie schlafen, messen wir die Schlaftiefe, den Schlafverlauf und die Schlafqualität. Gleichzeitig zeichnen wir verschiedene Bioparameter wie das Elektrokardiogramm (EKG), Elektromyogramm (EMG), Beinbewegungen der Extremitäten und die Atmung auf.
Nachfolgend erfahren Sie unter anderem, welche Krankheitsbilder in unseren Schlaflaboren behandelt werden und welche Diagnose- und Therapieverfahren an den einzelnen Standorten zum Einsatz kommen. Bei Fragen, die über den Inhalt dieser Seiten hinaus gehen, stehen wir Ihnen gerne zur Verfügung.
KONTAKTIEREN SIE UNS!
Schlaflabor Ahlen
Schlaflabor Warendorf
Schlaflabor Münster
Schlaflabor Gütersloh
Krankheitsbilder
Insomnie (Schlaflosigkeit)
Unter Insomnie versteht man einen gestörten Schlaf mit häufig gleichzeitig bestehenden Ein- und / oder Durchschlafstörungen. Morgens fühlen sich die Betroffenen häufig nicht ausgeschlafen.
Die Ursachen für eine insomnische Störung sind vielfältig. Eine Insomnie kann durch Umwelt bedingte Veränderungen, durch psychische aber auch durch organische Erkrankungen verursacht werden
Was ist Insomnie?
nächtliche Atemaussetzer (obstruktive Schlafapnoe)
Wie entsteht eine Schlafapnoe?
Bei der obstruktiven Schlafapnoe kommt es zu einer Engstelle im Rachenbereich, welche dazu führt, dass nicht mehr genug (Hypopnoe) oder gar keine Luft (Apnoe) in die Lunge gelangt, so dass die Sauerstoffsättigung abfällt. Unterbrochen wird dies durch eine automatische Weckreaktion.
Hierdurch muss der Patient nicht zwangsläufig erwachen, jedoch kommt es zu einer Störung des Schlafprofils mit verminderter Erholungswirkung des Schlafes und damit einer Tagesmüdigkeit bis hin zur Tagesschläfrigkeit und Sekundenschlaf.
Diese Symptomatik kann mehr oder weniger ausgeprägt sein.
Welche Symptome können noch auftreten?
- Konzentrationsprobleme und Leistungsschwäche
- Morgendliche Kopfschmerzen
- Abgeschlagenheit und Tagesmüdigkeit
- Depressive Verstimmung
- Nachlassende Libido
- Mundtrockenheit
- Reflux (Sodbrennen)
Bluthochdruck
Herzrhythmusstörungen - Verminderte Herzleistung (Herzinsuffizienz)
- Erhöhtes Risiko für Schlaganfall und Herzinfarkt
Wie sieht die Diagnosestellung aus?
Die Diagnosestellung ist komplex und beinhaltet auch die Abklärung anderer Ursachen für den gestörten Schlaf.
Zunächst erfolgt eine nächtliche Messung mit einem mobilen Schlafgerät bei Ihnen zu Hause (Polygraphie).
Bei einem auffälligen Befund empfehlen wir eine weiterführende Diagnostik in einem unserer Schlaflabore.
Was sind die Folgen der nächtlichen Atemaussetzer?
Durch die nächtlichen Abfälle der Sauerstoffsättigung und der begleitenden Weckreaktionen entsteht eine Art „Stressreaktion“ für den Körper, welche auf lange Sicht das Risiko für kardiovaskuläre Erkrankungen wie Bluthochdruck, Herzinfarkte und Schlaganfälle erhöhen kann.
Die Schwere des Befundes wird anhand der Anzahl der Atemaussetzer pro Stunde definiert.
nächtliche Atemaussetzer (zentrale Schlafapnoe)
Narkolepsie
Die Narkolepsie ist eine neurologische Erkrankung, die mit einer ausgeprägten Tagesmüdigkeit vergesellschaftet ist. Die Erkrankten schlafen häufig tagsüber, manchmal auch bei ungewöhnlichen Situationen einfach ein. Das gesamte Schlafbedürfnis ist deutlich erhöht.
Bei manchen Erkrankten findet man einen plötzlichen Tonusverlust tagsüber mit plötzlichem Hinsinken (Kataplexie). Die Ursache der Erkrankung ist noch weit gehend unbekannt. Behandelt wird sie, indem die Erkrankten tagsüber kleine Schlafepisoden einlegen und sich streng an eine Schlafhygiene erhalten. Darüber hinaus werden Medikamente zur Stimulation des Wachseins eingesetzt.
Parasomnien
Unter Parsomnien versteht man Phänomene, welche „neben dem Schlaf“ auftreten und die Schlafqualität nicht direkt beeinflussen. Hierzu zählen u.a. Pavor nocturnus (Nachtangst), Schlafwandeln, nächtliches Reden/Schreien, Albträume, Bettnässen (Enuresis) sowie Bewegungsstörungen im Traumschlaf (REM-Parasomnien). Sie bedürfen einer ausführlichen Anamneseerhebung sowie differenzierten Abklärung im Schlaflabor, um eine gezielte Therapie zu ermöglichen.
Weitere Informationen
Restless-legs-Syndrom | Syndrom der periodischen Beinbewegungen
Das Restless-Legs-Syndrom ist eine neurologische Erkrankung, bei der es in Ruhesituationen wie Sitzen oder Liegen zu einem Unruhegefühl der Beine kommt, welches sich durch Bewegung bessern lässt.
Dieses Phänomen kann zu Ein- und Durchschlafstörungen führen und sich sogar bis in den Schlaf ziehen, so dass man periodische Beinbewegungen beobachtet, während der Betroffene schläft.
Diese periodischen Beinbewegungen (periodic limb movement in sleep = PLMS) können auch beim Gesunden im Schlaf auftreten und keinerlei Beschwerden verursachen.
Problematisch wird dies nur, wenn begleitet zu den Beinbewegungen eine Weckreaktion (Arousal) auftritt, so dass hierdurch der Schlaf gestört und die Erholungswirkung herabgesetzt wird.
Ursachen hierfür können Mangelerscheinungen wie erniedrigte Vitamin B12-, Folsäure- oder Ferritinspiegel sein. Dann genügt häufig eine entsprechende Substitutionsbehandlung. Sofern sich diesbezüglich keine Auffälligkeiten zeigen, können auch Erkrankungen mit gestörter Nervenleitung die Ursache sein. Sie bedürfen einer neurologischen Abklärung und ggf. entsprechender Behandlung.
Auch ein Therapieversuch mit der abendlicher Einnahme einer dopaminhaltigen Tablette kann die Symptomatik lindern.
Schlafstörungen
Was passiert im Schlaf?
Der Begriff Schlafstörungen umfasst eine Vielzahl von Beeinträchtigungen des Schlafes. Im Rahmen einer Studie des Robert-Koch-Institutes aus dem Jahr 2012 berichten etwa ein Viertel der Bevölkerung über zumindest 3 x wöchentlich bestehende Schlafstörungen (30,8% der Frauen, 22,3% der Frauen).
Eine ausreichende Schlafdauer und Schlafqualität ist für die Lebensqualität jedes Menschen ein wichtiger Faktor. Das Schlafverhalten des Menschen hat sich hat sich über lange Zeiten entwickelt und folgt normalerweise zyklischen Rhythmen. Moderne Entwicklungen der Gesellschaft und Lebensführung (z.B. Arbeiten in Schichtsystemen, Adipositas, Stress, Nebenwirkungen von Medikamenten, Erkrankungen) haben Störungen des Schlafrhythmus zur Folge mit Beeinträchtigungen der Lebensquälität.
Aktuell werden 85 verschiedene Ursachen für einen gestörten Schlaf voneinander abgegrenzt. Bei manchen Störungen des Schlafes liegen die Ursachen auf der Hand (z.B. Reisen über Zeitzonen, Stress, Schmerzen), bei anderen ist eine erweiterte Diagnostik erforderlich (z.B. neurologisch Erkrankungen, hormonelle Störungen).
Eine in der Bevölkerung weit verbreitete Ursache für Schlafstörungen ist z.B. die obstruktive schlafbezogene Atemstörung bzw. Schlafapnoe (abgekürzt auch als OBAS oder OSAS bezeichnet). Hierbei besteht bei leichter Ausprägung in Folge einer leichten Einengung im Nasen-Rachenraum ein Schnarchen. Hiervon sind mit zunehmendem Alter bis zu 50% der Menschen betroffen. Allerdings muss Schnarchen nicht zwangsläufig eine Störung des Schlafes zur Folge haben.
Zunehmende Behinderungen der Atmung im Schlaf durch Einengungen im Nasen-Rachenraum haben einen verminderten Atemfluss zur Folge (Hypopnoen) oder komplette Atempausen (Apnoen) mit entsprechenden Störungen des erholsamen Schlafes. Eine relevante Störung des Schlafes durch eine behandlungsbedürftige obstruktive schlafbezogene Atemstörung/ Schlafapnoe besteht bei etwa 2-4% der Bevölkerung in Deutschland.
Eine weitere häufige Schlafstörung ist eine Unruhe der Beine in der Einschlafphase (sog. Restless-Leg-Syndrom, RLS) oder während des Schlafes (periodische Beinbewegungsstörungen, PLM)
Weitere Informationen
Diagnose und Therapie
Informationen zu Ihrer Nacht im Schlaflabor
Parkmöglichkeiten:
Schlaflabor Warendorf , Ahlen und Gütersloh: Es stehen ausreichend Parkplätze unmittelbar vor dem Gebäude zur Verfügung
Schlaflabor Münster: Wir empfehlen das Parkhaus "Bremer Platz"
Die Aufnahme im Schlaflabor erfolgt um 21 Uhr.
Am nächsten Morgen können Sie das Schlaflabor, nach Auswertung und ärztlicher Besprechung, um ca. 9 Uhr wieder verlassen.
Sollte Ihre Nacht auf einen Freitag oder Samstag fallen, erfolgt die Entlassung um ca. 6:30 Uhr. (Wir informieren Sie dann telefonisch über die Ergebnisse, sobald die Auswertung abgeschlossen ist.)
Bitte bringen Sie folgendes mit:
Schlafbekleidung / Hygieneartikel / Handtuch / Bettbezug (135 x 200 cm) / Kissen (80 x 80 cm) und Bettlaken (100 x 200cm) / ggf. Ihr Schlafgerät inkl. Zubehör
Vor dem Schlafen werden Sensoren zur Erfassung von Atmung, Beinbewegung, Schlaftiefe, Schlafqualität an Kopf, Brust, Beine und Hände angebracht.
Um die Ableitungsqualität der Sensoren zu optimieren sollten fettende Hautcremes, Make-up, Nagellack, Haargel, Haarspray gemieden werden.
Zur Feststellung Ihres Schlafverhaltens werden Videoaufzeichnungen erstellt. Diese werden automatisch nach 6 Wochen gelöscht.
Ihre bestehende Medikation kann natürlich fortgeführt werden.
(Die Einnahme von Schlaftabletten sollte mind. 3 Tage vorher mit dem Arzt besprochen werden)
Bitte beachten Sie das Rauchverbot im gesamten Gebäude.
Sollten Sie den Termin im Schlaflabor nicht wahrnehmen können, so muss dieser 48 Stunden vorher bei uns verbindlich abgesagt werden
(sonst müssen wir Ihnen den Honorarausfall in Rechnung stellen)
Wir wünschen Ihnen einen angenehmen Aufenthalt und eine erholsame Nacht bei uns!
Krankheitsvorgeschichte (Anamnese)
Um ein ganzheitliches Bild Ihrer Beschwerden, Vorerkrankungen sowie Begleitmedikationen zu erhalten, ist die Erhebung einer ausführlichen Krankheitsvorgeschichte (Anamnese) unabdingbar.
An den Standorten Warendorf, Ahlen und Münster arbeiten wir mit Patiententablets (Anaboards®).
Diese ermöglichen papierloses Arbeiten und erleichtern Ihnen das mitteilen der benötigten Informationen.
Per Touchscreen klicken Sie sich durch unseren individuell gestalteten Fragenkatalog, sodass wir wichtige Informationen, wie z.B. Raucherstatus, letzte Röntgenuntersuchung, aktuelle Beschwerden, erhalten, die zur genauen Diagnosestellung notwendig sind.
Auch für eine spätere Behandlungstherapie, sind Informationen zu Begleiterkrankungen oder aktueller Medikationseinnahmen sehr wichtig.
Per elektronischer Unterschrift bestätigen Sie Ihre Daten, die dann automatisch, innerhalb von Sekunden in Ihre elektronische Patientenkartei übertragen werden.
Weitere Informationen zu den Tablets finden Sie unter "Diagnose und Therapie: Patiententablets"
mobile Schlafmessung (Polygraphie)
Messung von Atemfluss an Mund und Nase, Sauerstoffsättigung, Bauch- und Brustwanbewegung. Diagnostische Messung die in der Regel zuhause durchgeführt wird mit der Fragestellung, ob nächtliche Atemaussetzer vorhanden sind.

Hinweise zur Benutzung des mobilen Schlafgerätes:
- Bitte Vermeiden Sie unmittelbaren Kontakt mit Tierhaare sowie Zigarettenrauch
- Trinken Sie bitte am Abend der Untersuchung keinen Alkohol und verzichten Sie auf Schlafmedikamente
- Tragen Sie das Schlafgerät bitte über Ihrer Nachtwäsche. Direkter Hautkontakt sollte nach Möglichkeit vermieden werden
- Die Geräte schalten sich automatisch An und Aus
- Nach dem Aufstehen legen Sie das Gerät bitte ab und verstauen Sie es zurück in die dafür vorgesehene Tasche
- Zur Auswertung geben Sie das Gerät bitte zwischen 8:00 Uhr und 09:30 Uhr in der Praxis ab
- Wir behalten uns vor 20,00€ Pfand einzubehalten. Diese erhalten Sie nach Rückerhalt des Gerätes zurück
- Eine Anleitung zum Anlegen des Gerätes liegt dem Gerät bei
Multipler-Schlaflatenztest und -Wachbleibetest
Nach Diagnosestellung und Therapieeinleitung sind bei bestimmten Schlafstörungen Kontrolluntersuchungen im Schlaflabor sinnvoll und messtechnische Untersuchungen zur Einschätzung der Müdigkeit oder der Schläfrigkeit möglich; z.B. mittels eines MTW (Multipler Wachbleibetest) oder MSLT (multipler Schlaflatenztest).
Beispielsweise sind bei Patienten mit Schlafstörungen bei Tätigkeit in Berufen, welche besondere Anforderungen an die Aufmerksamkeit stellen (z.B. Kraftfahrer) regelmäßige Untersuchungen zur Kontrolle des Therapieerfolges im Schlaflabor notwendig.
Nasale Überdruck Therapie (CPAP)
 |
Die klassische und seit Jahren etablierte Therapie zur Behandlung einer obstruktiven schlafbezogenen Atemstörung / Schlafapnoe ist beispielsweise die CPAP-/BIPAP-Therapie (Continuous Positive Airway Pressure).Dies ist bis heute das Therapieverfahren, welches immer von den gesetzlichen Krankenkassen erstattet wird. |
Bei der CPAP-Therapie wird in der Regel über eine Nasenmaske beziehungsweise eine Mund-Nasenmaske mit Hilfe eines kleinen Gerätes ein positiver Luftdruck auf die oberen Atemwege gegeben.
Hierdurch wird der Kollaps im hinteren Rachenbereich beziehungsweise das Zurücksinken der Zunge während des Schlafens unterbunden, so dass sowohl das Schnarchen als auch die nächtlichen Atemaussetzer verschwinden.
Diese Therapie ist bei allen Schweregraden einsetzbar und effektiv. Sie wird daher auch als sogenannter „Goldstandard“ der Therapie bezeichnet. Die CPAP-Therapie gilt als das sicherste und effektivste Verfahren zur Behandlung des Schlafapnoesyndroms.
Informationen zu alternativen Therapiemöglichkeiten, wie z.B. Kieferprotrusionsschiene, Lagerungstherapie, Zungengrundschrittmacher oder operative Verfahren, finden Sie unter "Diagnose und Therapie".
Operative Verfahren
Bei operativen Verfahren im hinteren Rachenbereich wird meist durch den Hals-Nasen-Ohrenarzt eine Verkleinerung des weichen Gaumens, des Zungengrundes und des Zäpfchens durchgeführt.
Hierdurch wird mehr Raum im hinteren Rachenbereich geschaffen. Bei einem leichten Schlafapnoe-Syndrom kann diese Methode erfolgreich sein. Bei höhergradigen Befunden wird unsererseits ein operatives Verfahren nicht empfohlen.
Wenn eine ausgeprägte Rückverlagerung des Unterkiefers vorliegt, die Enge im hinteren Rachenbereich verursacht, kann eventuell eine operative Vorverlegung des Unterkiefers erfolg versprechen. Hierbei handelt es sich jedoch, um einen größeren operativen Eingriff, der sicherlich mit einem entsprechenden Zentrum
(ZMK der Universitätsklinik Münster) abgestimmt werden sollte.
Pflege und Reinigung des Therapiegerätes und des Zubehörs
Schlauch + Maske
Wir empfehlen die Reinigung der Maske und des Schlauches 1 x wöchentlich. Bitte verwenden Sie zur Reinigung warmes Wasser und evtl. Neutralseife als Zusatz.
Wichtig ist, dass Sie nur Neutralseife verwenden, da die Duftstoffe von handelsüblichen Seifen Rückstände hinterlassen. Gleiches gilt auch für die Verwendung von Spülmitteln.
Bitte den Schlauch und die Maske nicht in der Spülmaschine reinigen!
Bei den Geräten (Somnosoft +; Somnosmart 2; Somnovent S; Somnovent ST) der Firma Weinmann, befindet sich im Schlauch ein kleiner Innenschlauch, der dem Druckausgleich dient.
In diesen Innenschlauch darf kein Wasser gelangen; deshalb erhalten Sie zwei rote Verschlussstopfen. Vor der Reinigung wird der kleine Innenschlauch mit diesen Stopfen verschlossen. Verwenden Sie diese Stopfen bitte so, wie es Ihnen gezeigt wurde.
Bei den Geräten von anderen Firmen befindet sich im Schlauch kein Innenschlauch; dieser kann ohne Verschließen durchgespült werden. Lassen Sie zur Reinigung einfach das Wasser evtl. mit der Neutralseife in den Schlauch laufen, schwenken Sie ihn mehrmals und hängen Sie ihn anschließend zum trocknen auf. Nachdem der Schlauch getrocknet ist, können Sie die Stopfen aus dem Innenschlauch entfernen( Firma Weinmann). Der Schlauch ist nun wieder gebrauchsfertig. Die Bänderung der Maske kann nach Entfernen der Plastikverschlüsse in der Waschmaschine bei max. 40 Grad gewaschen werden.
Die Filter
Wechseln bzw. Reinigen Sie die Filter bitte 1 x im Monat.
Bei den meisten Therapiegeräten gibt es zwei Filter:
- einen schwarzen Grobstaubfilter, den Sie auswaschen und trocknen lassen können oder den Sie auch nur ausklopfen können, um ihn anschließend wieder einzusetzen
- einen weißen Feinstaubfilter, der komplett ausgewechselt werden muss.
Bei einigen Therapiegeräten gibt es nur einen Filter:
Dieser Filter wird 1 x monatlich komplett ausgewechselt.
Kontrolluntersuchung
Die regelmäßige Kontrolluntersuchung richtet sich nach der jeweiligen Anweisung des Arztes.
Probleme während der Therapie
Sollten Fragen oder Probleme bezüglich der Therapie auftreten, beraten wir Sie gerne!
Polysomnographie
Die Polysomnographie (PSG) ist ein Test, der zur Diagnose von Schlafstörungen eingesetzt wird. Patienten müssen hierzu eine Nacht im Schlaflabor verbringen. Während der nächtlichen Messung werden die Gehirnströme (EEG), der Sauerstoffgehalt im Blut, die Herzströme (EKG), die Atmung sowie die Augen- und Beinbewegungen während des Schlafs aufgezeichnet.
So erhält man wichtige Erkenntnisse über die Schlaftiefe, den Schlafverlauf und die Schlafqualität. Aus den gewonnenen Daten kann dann eine zielgerichtete Therapie für einen tiefen und erholsamen Schlaf erarbeitet werden.
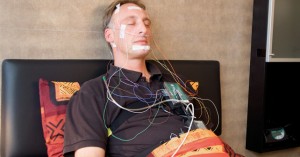
Verkabelter Patient für die Schlafmessung
Rückenlagenverhinderungsweste
Da das obstruktive Schlafapnoesyndrom überwiegend in Rücklage auftritt, kann eine Therapie mit einer Rückenlageverhinderungsweste helfen, die Symptome zu lindern. Eine Kostenübernahme sollte vorab mit der Krankenkasse besprochen werden.
Schlafendoskopie
Bei Ihnen wurde möglicherweise eine obstruktive Schlafapnoe festgestellt.
Hierbei kommt es durch eine Engstelle im Bereich des Rachenraumes zum Erliegen des Atemflusses im Schlaf.
Die Ursache für die Engstelle kann unterschiedlich sein und auf verschiedenen Ebenen liegen.
Diese Aspekte können mit der Polysomnographie nicht geklärt werden.
Auch im Wachzustand kann keine ausreichende Diagnostik erfolgen, da sich die Gegebenheiten im Schlaf ändern.
Mit einer „Schlafendoskopie“ ist es möglich, die Ursache der Engstelle herauszufinden.
Mit Hilfe einer Kurznarkose versetzen wir Sie unter ambulanten Bedingungen in den Schlafzustand, um dann mit einem speziellen, sehr dünnen Endoskop den Rachenbereich beurteilen zu können.
So kann nicht nur die Art und Ursache der Engstelle, sondern auch die Möglichkeit für Therapiealternativen, wie die Unterkieferprotrusionsschiene oder den Zungengrundschrittmacher) herausgefunden werden.
Dieses diagnostische Verfahren wird nicht durch den Leistungskatalog der gesetzlichen Krankenkassen abgedeckt. Das ärztliche Honorar für diese Untersuchung beläuft sich auf ca. 150,00€.
Bei speziellen Fragen beraten wir Sie gerne persönlich.
Tipps für einen erholsamen Schlaf
Schlafhygiene: So kann Ihr Schlaf verbessert werden!
- Achten Sie auf eine angemessene Schlafumgebung (bequemes Bett, abgedunkelter Raum, Temperatur, frische Luft)
- Vermeiden Sie koffeinhaltige Getränke und ungewohnt üppige Mahlzeiten am späten Abend
- Vermeiden Sie es zu rauchen, bevor Sie schlafen gehen
- Vermeiden Sie den Konsum von Alkohol
- Treiben Sie regelmäßig Sport
- Machen Sie Entspannungsübungen zum Stressabbau (ggf. kann sogar eine Psychotherapie die Schlafqualität verbessern)
- Vermeiden Sie es, nachts auf die Uhr zu sehen. Das baut nur unnötigen Zeitdruck auf.
- Stehen Sie, wenn möglich, immer zur gleichen Zeit auf
- Vermeiden Sie Mittagsschlaf
Zahnschiene
Die CPAP-Therapie ist die Standardbehandlung der obstruktiven Schafapnoe. Dennoch gibt es immer Patienten, die diese Positivdrucktherapie nicht vertragen oder als unkomfortabel empfinden.
Für diese Patienten könnten Unterkieferprotrusionsschienen (UPS) eine Alternative darstellen.
Hierbei handelt es sich um eine Art „Zahnspange“, welche zur Nacht eingesetzt wird. Sie umfasst sowohl den Ober- als auch den Unterkiefer und verlagert diesen nach vorne, so dass das Zusammenfallen der Halsweichteile verhindert wird.
Atemaussetzer können so nicht mehr auftreten.
Zu beachten ist jedoch, dass die UPS nur unter bestimmten Bedingungen zum Einsatz kommen kann. Zum einen muss eine sogenannte „obstruktive Schlafapnoe“ vorliegen, das heißt, dass die Atemaussetzer durch das Zusammenfallen der Halsweichteile im Schlaf bedingt sind.
Bei einer „zentralen Schlafapnoe“, wo in der Nacht kein Atemsignal durch das Atemzentrum im Gehirn gesendet wird, kommen sie nicht in Frage.
Zudem darf der Befund der obstruktiven Atemaussetzer nicht schwergradig sein.
Als schwergradig bezeichnet man Befunde mit mehr als dreißig Atemaussetzern pro Stunde)
Das Verhältnis von Körpergröße zu Gewicht, der sogenannte Body-Mass-Index (BMI) sollte 30 kg/m² nicht überschreiten.
Beachtet man diese Voraussetzungen, so sollte zunächst ein schlafmedizinisch ausgebildeter Zahnarzt konsultiert werden, um zu entscheiden, ob der Kiefer die Voraussetzungen für eine Anpassung erfüllt. Ist auch dies gegeben, so kann eine individuelle Schienenanfertigung erfolgen. Im Rahmen einer polysomnographischen Kontrolle im Schlaflabor kann dann der Therapieerfolg dokumentiert werden.
Die ungefähren Kosten für eine Schiene (inkl. Zahntechnikerkosten) liegen derzeit zwischen 600,00€ und 1000,00€.
Die Kosten für diese Therapie wurden lange Zeit nur in Ausnahmefällen von den gesetzlichen Krankenkassen übernommen. Bis heute gibt es leider immer noch keine generellen Kostenübernahmen.
Da sich diese Therapieform jedoch weiter etabliert hat, kommt es bei einigen Krankenkassen zu einer Beteiligung oder zu einer vollständigen Übernahme der Kosten. (z.B.: DAK)
In unseren Schlaflaboren beraten wir Sie gerne zu diesem Thema.
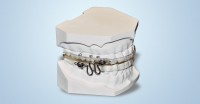
Darstellung UPS-Schiene
Zungenschrittmacher
Seit vielen Jahren ist der Zungenschrittmacher eine etablierte Therapie-Alternative der obstruktiven Schlafapnoe und hat in zahlreichen Studien seine Wirksamkeit belegt.
Insbesondere für Patienten, die erhebliche Schwierigkeiten mit der Maskentherapie (CPAP) haben, bietet der Zungengrundschrittmacher eine sinnvolle Alternative zur Behandlung des Schlafapnoesyndroms.
Das Inspire System besteht aus einem Atemsensor und einer Stimulationselektrode, die von einem kleinen Generator betrieben werden.
Das in einem kurzen Aufenthalt im Krankenhaus eingesetzte System misst kontinuierlich den Atemrhythmus des Patienten im Schlaf.
Durch die sanfte Stimulation bestimmter Muskeln werden die Zunge und andere Strukturen bewegt, um die Atemwege offen zu halten während Sie schlafen.
Mit einer kleinen Fernbedienung wird das Inspire System einfach vor dem Zubettgehen eingeschaltet und am Morgen, nach dem Erwachen, wieder ausgeschaltet.
HÄUFIG GESTELLTE FRAGEN (FAQ)
Bin ich ein geeigneter Kandidat für die Inspire Therapie?
Die Inspire Therapie ist für Patienten geeignet, die
• unter mittlerer bis schwerer Obstruktiver Schlafapnoe leiden (mit einem Apnoe-Hypopnoe-Index (AHI) von 15 bis 65 Atemaussetzer pro Stunde)
• die CPAP-Therapie nicht nutzen können oder bei denen diese nicht ausreichende Wirksamkeit zeigt
• nicht signifikat übergewichtig sind (BMI kleiner 32) und
• älter als 22 Jahre sind
Wird die Inspire Therapie von den Krankenkassen übernommen?
Die Kosten für die Inspire Therapie wird in den Inspire Behandlungszentren von den Krankenkassen übernommen.
Benötige ich die Genehmigung meiner Krankenversicherung vor einer ersten Beratung in der Klinik?
Nein, Sie brauchen keine vorherige Bewilligung Ihrer Krankenversicherung vor Ihrem ersten Besuch in der Klinik. Das ärztliche Team, bestehend aus einem Schlafmediziner und einem Chirurgen, welche beide in der Inspire Therapie geschult sind, wird gemeinsam prüfen, ob die die Inspire Therapie eine mögliche CPAP-Alternative für Sie ist. Wenn die Inspire Therapie für Sie infrage kommt, bemühen sich die Ärzte in der Klinik bei Ihrer Krankenversicherung um eine Bewilligung, falls die Klinik die Behandlung nicht als Kassenleistung anbieten kann
Wird die Inspire Therapie gegen Schnarchen helfen?
Die Inspire Therapie wurde entwickelt um Patienten mit Obstruktiver Schlafapnoe zu behandeln. Schnarchen ist ein häufiges Symptom bei Obstruktiver Schlafapnoe. Jedoch kann Schnarchen an sich viele verschiedene Ursachen haben. Daten aus der STAR Studie belegen, dass 85 % der Bettpartner berichten, dass ihre Partner die unter OSA leiden und die Inspire Therapie nutzen, gar nicht oder nur noch leicht schnarchen. Wenn Sie Schnarchen, kann Ihr behandelnder Arzt feststellen, ob das Schnarchen auf OSA zurückzuführen ist.
Wie fühlt sich die Stimulation an?
Die Stimulation wird in der Regel nur gering oder gar nicht vom Patienten wahrgenommen. Für gewöhnlich wird ein leichtes Kribbeln oder eine leichte Kontraktion der Zungenmuskulatur gefühlt. Die Stimulation soll weder schmerzhaft noch unangenehm sein um den Schlaf nicht zu stören. Über die Fernbedienung lässt sich die Stärke der Stimulation vom Patienten selbst regulieren. Ihr geschulter Schlafmediziner wird die erforderlichen Einstellungen vornehmen, so dass Ihr Schlaf nicht gestört wird.
Wie lange hält die Batterie des Inspire Generators?
Die Batterien halten in der Regel etwa 8 bis 11 Jahre. Die Generatorbatterie lässt sich nicht aufladen, daher muss der Generator nach Entleerung der Batterie ausgetauscht werden. Dies geschieht in einer kurzen Operation, ähnlich wie beim Austausch eines Herzschrittmachers
Was geschieht bei der Operation?
Das Inspire System wird für gewöhnlich in einem kurzen stationären Aufenthalt eingesetzt. Der Eingriff erfolgt unter Vollnarkose im Operationssaal. Das System wird über drei kleine Zugänge am Hals und am Brustkorb platziert. Wie bei jedem chirurgischen Eingriff ist auch dieses Verfahren mit möglichen Risiken verbunden. Die Einzelheiten des Eingriffs wird Ihr behandelnder Arzt ausführlich mit Ihnen besprechen.
Wie lange dauert die Erholung nach dem Eingriff?
Die Heilungsphase nach dem Eingriff ist von Patient zu Patient unterschiedlich. Für einige Tage nach der Implantation müssen Sie mit leichten Schmerzen und Schwellungen in den Bereichen der Narben rechnen. Je nach Ihrem Allgemeinzustand und eventuellen Begleiterkrankungen können Sie in der Regel nach zwei bis vier Tagen nach Hause gehen. Eine Anschlussbehandlung in einer Reha-Klinik ist nicht notwendig.
Innerhalb weniger Tage nach dem Eingriff sollten Sie wieder in der Lage sein, Ihre normalen Aktivitäten wiederaufzunehmen. Meist können Sie bereits am Tag nach der Operation wieder normal essen. Belastende körperliche Tätigkeiten, wie schweres Heben, sollten Sie etwa zwei Wochen lang meiden, je nach Anweisung Ihres Chirurgen. Etwa eine Woche nach dem Eingriff werden Sie von Ihrem Arzt untersucht, um die Wunden und den Heilungsprozess zu kontrollieren. Die meisten Patienten sind innerhalb weniger Wochen vollständig genesen.
Schränkt das System meine gewohnten Aktivitäten ein?
Für gewöhnlich stellt das Inspire System keine Einschränkung Ihrer gewohnten täglichen Aktivitäten dar. In Bezug auf besonders belastende Aktivitäten, wie beispielsweise Gewichtheben oder Aktivitäten mit einem großen oder unvorhersehbaren Bewegungsradius Ihres Oberkörpers und/oder Ihrer Arme, etwa der Arbeit als Feuerwehrmann, wenden Sie sich bitte an Ihren behandelnden Arzt. Er wird Sie ausführlich beraten.
Wie oft soll mein Arzt das Inspire System überprüfen?
Für gewöhnlich sollte das Inspire System ein- bis zweimal im Jahr überprüft werden. Je nach Ihrer individuellen Situation und dem Krankheitsverlauf kann Ihr Arzt jedoch entscheiden, Sie häufiger oder seltener zu untersuchen.
Welche bildgebenden medizinischen Untersuchungen sind mit dem Inspire System kompatibel?
Alle Inspire Patienten können sich den meisten bildgebenden medizinischen Untersuchungen unterziehen, wie Computertomographie (CT), Ultraschall CT oder Röntgen. Abhängig von Ihrem Inspire Modell können sie sich auch unter bestimmten Voraussetzungen und Vorsichtsmaßnahmen einer MRI Untersuchung im Kopf und Extremitäten Bereich unterziehen. Bitte besprechen sie das mit ihrem auf die Inspire Therapie trainierten Arzt.
Kann ich nach dem Eingriff eine Mikrowelle und andere Haushaltsgeräte nutzen?
Ja, Sie können eine Mikrowelle und alle gängigen Haushaltsgeräte nutzen, die keine starken Magnetfelder erzeugen. Wenn Sie Bedenken haben, sprechen Sie mit Ihrem in der Inspire Therapie geschulten Arzt.
Erklärvideo: Funktionsweise des Zungengrundschrittmachers
Weitere Informationen
IGeL
Gutachten, Gesundheitsbescheinigungen, Atteste
Gutachten für:
- Anwälte
- Reiserücktrittsversicherungen
- Berufsgenossenschaften
- Sozialgerichte
- Rentenversicherungen
(inkl. Minderung der Erwerbstätigkeit MdE und Grad der Behinderung GdB)
Gesundheitsbescheinigungen für:
- Kindergärten, Schulen, Arbeitgeber
- Botschaften und Auslandsaufenthalte
- Flugtauglichkeitsbescheinigung
- Fahrtauglichkeitsbescheinigung
Widersprüche für:
- Versorgungsämter
- Kuren
Sporttauglichkeitsatteste / Tauchtauglichkeitsatteste
Ärzteteam

Dr. med. Matthias Waltert
Facharzt für Innere Medizin │ Pneumologie Allergologie │Schlafmedizin │Prüfarzt klinischer Studien

Dr. med. Matthias Waltert
Facharzt für Innere Medizin │ Pneumologie Allergologie │Schlafmedizin │Prüfarzt klinischer Studien
Lebenslauf
Beruflicher Werdegang
Qualifikationen

Dr. med. Albert Esselmann
Facharzt für Innere Medizin │Pneumologie
Allergologie │ Schlafmedizin │ Prüfarzt klinischer Studien

Dr. med. Albert Esselmann
Facharzt für Innere Medizin │Pneumologie
Allergologie │ Schlafmedizin │ Prüfarzt klinischer Studien
Lebenslauf
Beruflicher Werdegang
Qualifikationen

Dr. med. Helga Nolzen
Fachärztin für Innere Medizin
Pneumologie │ Schlafmedizin │Allergologie
Prüfärztin klinischer Studien

Dr. med. Helga Nolzen
Fachärztin für Innere Medizin
Pneumologie │ Schlafmedizin │Allergologie
Prüfärztin klinischer Studien
Lebenslauf
Beruflicher Werdegang
Qualifikationen

Dr. med. Werner Gams
Facharzt für Innere Medizin
Pneumologie│Allergologie
Umweltmedizin│Schlafmedizin
Dr. med. Werner Gams
Facharzt für Innere Medizin
Pneumologie│Allergologie
Umweltmedizin│Schlafmedizin

Dr. med. Johannes Härle-Wack
Facharzt für Innere Medizin │ Pneumologie │Schlafmedizin

Dr. med. Johannes Härle-Wack
Facharzt für Innere Medizin │ Pneumologie │Schlafmedizin

Dr. med. Benedikt Vietmeier
Weiterbildungsassistent Pneumologie│Schlafmedizin│Allergologie
Dr. med. Benedikt Vietmeier
Weiterbildungsassistent Pneumologie│Schlafmedizin│Allergologie















